Ginocchio del saltatore
EZIOLOGIA
Il ginocchio del saltatore, anche noto come tendinopatia patellare, è una condizione dolorosa del ginocchio causata da piccole e continue sollecitazioni al tendine rotuleo, ovvero quella struttura elastica e molto resistente che vincola la rotula alla tibia. Queste sollecitazioni sono causate da un accumulo di stress sul tendine stesso. Come richiama il nome, la patologia è comune in atleti che fanno sport che prevedono salti, come la pallavolo, atletica leggera (in particolare salto in lungo e salto in alto) e il basket. Colpisce i ragazzi di entrambi i sessi che svolgono attività sportiva intensa e con poco riposo tra una sessione e l’altra di allenamento.
Inizialmente la patologia veniva classificata come uno stato infiammatorio, con i recenti studi si è dimostrata l’assenza di cellule pro-infiammatorie all’interno del tessuto. Sono i continui microtraumi che determinano dei cambiamenti all’interno del tendine stesso.
CLINICA
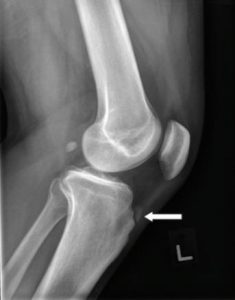
Tipicamente la patologia interessa il polo inferiore della rotula, dove si inserisce il tendine rotuleo (come indicato dalla freccia nella figura 2). Un’altra localizzazione meno frequente è a livello dell’inserzione prossimale dei tendini del quadricipite sul polo superiore della patella e a livello della tuberosità tibiale (prominenza ossea a presente sulla porzione anteriore della tibia).
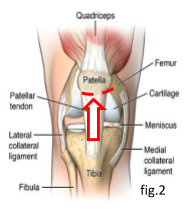
Esistono dei fattori predisponenti la patologia, quali: lassità legamentosa, valgismo o varismo delle ginocchia, un’eccessiva grandezza della rotula, stati infiammatori pregressi e un’eccessiva forza d’azione dei tendini dei muscoli sul ginocchio.
Vi sono anche fattori estrinseci che possono portare a sviluppare la patologia, come: sovraccarico durante l’allenamento, frequenze ravvicinate di training, livello di performance degli atleti, terreno duro su cui ci si allena.
Il paziente si presenta con i seguenti sintomi: gonfiore e calore a livello della rotula, rigidità di ginocchio durante un’attività fisica intensa oppure in salti o squat, dolore continuo anche durante le attività della vita quotidiana (come salire e scendere le scale), sensazione di debolezza muscolare al quadricipite, mancanza di miglioramento anche alla cessazione dell’attività sportiva.
DIAGNOSI
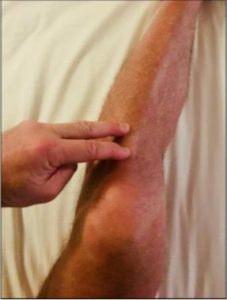
 La diagnosi è medica e viene condotta tramite specifiche domande sull’attività sportiva, sulla posizione mantenuta dal paziente durante il gesto atletico e tramite l’esame obiettivo che il clinico svolge attraverso test ortopedici specifici (figura 3). Il medico si avvale inoltre di esami diagnostici come la radiografia in antero-posteriore e latero-laterale in modo da evidenziare al meglio le strutture ossee e per osservare se è conservata la regolarità delle stesse (da notare che, per i primi sei mesi dall’insorgenza dei sintomi, la radiografia non rileva alterazioni strutturali a livello patellare); anche l’ecografia muscolo-tendinea può risultare utile ai fini diagnostici (è una metodica non invasiva che utilizza onde sonore ad alta frequenza per analizzare i fasci muscolari e i tendini del corpo ed eventuali loro alterazioni); infine, per completare l’indagine, il medico potrà prescrivere la risonanza magnetica (RMN). Questo esame evidenzia meglio il quadro clinico mostrando il grado di tumefazione dei tessuti circostanti all’articolazione del ginocchio e possibili edemi ossei.
La diagnosi è medica e viene condotta tramite specifiche domande sull’attività sportiva, sulla posizione mantenuta dal paziente durante il gesto atletico e tramite l’esame obiettivo che il clinico svolge attraverso test ortopedici specifici (figura 3). Il medico si avvale inoltre di esami diagnostici come la radiografia in antero-posteriore e latero-laterale in modo da evidenziare al meglio le strutture ossee e per osservare se è conservata la regolarità delle stesse (da notare che, per i primi sei mesi dall’insorgenza dei sintomi, la radiografia non rileva alterazioni strutturali a livello patellare); anche l’ecografia muscolo-tendinea può risultare utile ai fini diagnostici (è una metodica non invasiva che utilizza onde sonore ad alta frequenza per analizzare i fasci muscolari e i tendini del corpo ed eventuali loro alterazioni); infine, per completare l’indagine, il medico potrà prescrivere la risonanza magnetica (RMN). Questo esame evidenzia meglio il quadro clinico mostrando il grado di tumefazione dei tessuti circostanti all’articolazione del ginocchio e possibili edemi ossei.
STADI DELLA PATOLOGIA
La patologia è caratterizzata da quattro stadi di evoluzione del dolore: dolore dopo l’attività sportiva; dolore che si presenta prima dell’attività sportiva che scompare dopo il riscaldamento e può riapparire con la fatica dell’esercizio fisico; dolore durante l’attività e a riposo; rottura del tendine.
È inoltre utile classificare la patologia in tre stadi in accordo con i sintomi: patologia acuta, i sintomi sono presenti fino a 6 settimane; sub acuta, i sintomi sono presenti dalle 6 alle 2 settimane e cronica, i sintomi sono presenti per più di 3 mesi.
La prognosi dipende dal grado di infiammazione e da quanto sono presenti i sintomi; questi aspetti devono essere sempre valutati e diagnosticati dal medico competente.
TRATTAMENTO RIABILITATTIVO
Non vi sono evidenze scientifiche specifiche su quale possa essere il trattamento gold standard per questa condizione. Si è comunque visto come una tempestiva diagnosi gioca a favore del decorso della malattia. Possono essere prescritti FANS (anche se la patologia non è a carattere infiammatorio) o antidolorifici, che devono sempre essere somministrati sotto diagnosi e prescrizione medica.
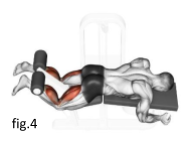
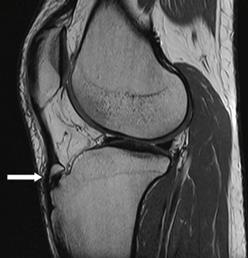
Anche la fisioterapia nelle prime fasi della malattia può essere di grande aiuto. Secondo Rodriguez-Merchan et al, gli esercizi in eccentrica possono essere una valida proposta per la risoluzione della sintomatologia (figura 4). È importante anche la valutazione del gesto atletico da parte del terapista, il quale dovrà, attraverso un corretto programma riabilitativo, migliorarne l’esecuzione per permettere un ritorno in campo funzionale del ragazzo.
La terapia chirurgica risulta essere la scelta quando il trattamento conservativo non porta miglioramenti ed il dolore del paziente diventa cronico.
DIAGNOSI DIFFERENZIALE
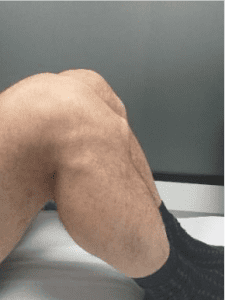
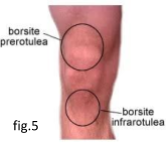 La patologia del saltatore può essere confusa con altre patologie, come: Osgood Schlatter, problematiche a livello dei menischi, sindrome patello-femorale, borsite a livello del ginocchio (come mostrato in figura5), sublussazione rotulea, o condromalacia.
La patologia del saltatore può essere confusa con altre patologie, come: Osgood Schlatter, problematiche a livello dei menischi, sindrome patello-femorale, borsite a livello del ginocchio (come mostrato in figura5), sublussazione rotulea, o condromalacia.
Ribadiamo l’importanza di condurre l’atleta dal medico o dal fisioterapista per un corretto inquadramento della patologia.
CONLUSIONI
Questo articolo non ha lo scopo di diagnosticare nessuna patologia, ma vorrebbe sensibilizzare: genitori, allenatori e educatori dell’età evolutiva, a non sottovalutare questo tipo di dolore riferito dai loro ragazzi. Consigliamo di rivolgersi ad uno specialista per una tempestiva diagnosi e trattamento.